फैटी लीवर रोग: बढ़ता ख़तरा जिसके लिए आपने शायद कभी परीक्षण नहीं किया होगा
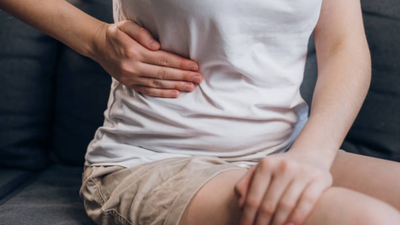
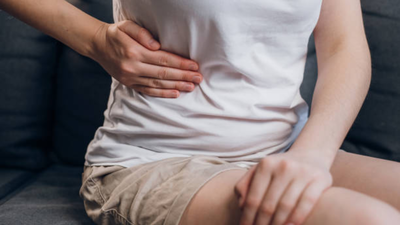
फैटी लीवर हानिरहित लगता है। लेकिन ऐसा नहीं है. यह एक ऐसी स्थिति है जहां लीवर में अतिरिक्त वसा जमा हो जाती है, और समय के साथ, यह आपके शरीर के सबसे कठिन काम करने वाले अंगों में से एक को खराब कर सकता है। चिंता की बात यह है कि यह भारत में कितनी तेजी से फैल रहा है और हम इसके बारे में कितनी कम बात करते हैं।एक या दो दशक पहले, फैटी लीवर ज्यादातर भारी शराब पीने से जुड़ा था। वह बदल गया है. आज, सबसे बड़ा चालक जीवनशैली है। लंबे समय तक काम करना, बहुत अधिक बैठना, खाना जल्दी लेकिन बढ़िया नहीं, और तनाव जो वास्तव में कभी ख़त्म नहीं होता। और हाँ, शराब अभी भी एक भूमिका निभाती है, लेकिन मामलों का एक बड़ा हिस्सा अब गैर-अल्कोहल फैटी लीवर रोग, या एनएएफएलडी के अंतर्गत आता है।
डॉ. कहते हैं, “फैटी लिवर रोग, जिसे अब आधिकारिक तौर पर मेटाबोलिक डिसफंक्शन-एसोसिएटेड स्टीटोटिक लिवर डिजीज या एमएएसएलडी कहा जाता है, तब होता है जब महत्वपूर्ण शराब की खपत के अभाव में 5% से अधिक लिवर कोशिकाओं में वसा जमा हो जाती है।” गगनदीप सिंह, एमबीबीएस, संस्थापक – रीडायल क्लिनिक।भारत में इस समय एक अजीब मिश्रण देखने को मिल रहा है। एक तरफ बढ़ती आय और शहरी जीवन। दूसरी ओर, कम शारीरिक गतिविधि और परिष्कृत कार्ब्स, चीनी और अल्ट्रा-प्रोसेस्ड स्नैक्स से भरे आहार। इसलिए जो लोग “अस्वस्थ नहीं दिखते” उन्हें भी फैटी लीवर हो सकता है। बाहर से पतला, अंदर से मोटा, जैसा कि डॉक्टर कभी-कभी कहते हैं।डॉ. गगनदीप कहते हैं, “भारत में स्थिति महामारी के स्तर तक पहुंच गई है। मेटा-विश्लेषणों का अनुमान है कि लगभग तीन भारतीय वयस्कों में से एक को अब फैटी लीवर है, जिसका कुल प्रसार लगभग 38.6% है। शहरी आबादी और उच्च जोखिम वाले समूहों जैसे मधुमेह या मोटापे से ग्रस्त लोगों में, यह आंकड़ा 50% से अधिक है।”
तो हम इसके बारे में और अधिक क्यों नहीं सुनते?
समस्या का एक हिस्सा यह है कि फैटी लीवर गुप्त है। शुरुआती चरणों में, यह आमतौर पर दर्द नहीं देता है। कोई दर्द नहीं, कोई स्पष्ट लक्षण नहीं, इतना नाटकीय कुछ भी नहीं कि किसी को डॉक्टर के पास भेजा जा सके। शायद कुछ थकान, थोड़ी बेचैनी. नजरअंदाज करना आसान है. और क्योंकि भारत में नियमित स्वास्थ्य जांच में हमेशा लीवर इमेजिंग शामिल नहीं होती है, इसलिए कई मामले छूट जाते हैं।एक मानसिकता का मुद्दा भी है. कई लोगों के लिए लिवर की बीमारी अभी भी शराब के बराबर है। इसलिए अगर कोई ज्यादा शराब नहीं पीता है, तो वह मान लेता है कि उसका लीवर ठीक होगा। डॉक्टर अन्यथा समझाने की कोशिश करते हैं, लेकिन जन जागरूकता अभियान वास्तव में अभी तक जोर नहीं पकड़ पाया है।और फिर वहाँ कलंक है. लीवर की समस्याओं के बारे में बात करना अजीब लग सकता है, जैसे कि यह स्वचालित रूप से आपको “बुरी आदतों” के डिब्बे में डाल देता है। इसलिए लोग बातचीत से पूरी तरह बचते हैं।फैटी लीवर के बारे में भ्रम को दूर करने के लिए, डॉ. गगनदीप ने इस बीमारी से जुड़े कुछ सामान्य प्रश्नों के उत्तर दिए हैं।
फैटी लीवर वाले कई लोगों में कोई लक्षण क्यों नहीं होते?
डॉ. गगनदीप सिंह: लीवर उल्लेखनीय रूप से स्थिर है। इसके ऊतक के भीतर कोई दर्द रिसेप्टर्स नहीं है, और इसमें असाधारण कार्यात्मक रिजर्व है, कोई भी लक्षण प्रकट होने से पहले आप महत्वपूर्ण यकृत समारोह खो सकते हैं। यही वह चीज़ है जो फैटी लीवर को इतना खतरनाक बनाती है।प्रारंभिक चरण में, साधारण स्टीटोसिस, यकृत क्षतिपूर्ति करता है। मरीज़ पूरी तरह से सामान्य महसूस करते हैं। कोई दर्द नहीं, कोई पीलिया नहीं, कोई स्पष्ट चेतावनी संकेत नहीं। यहां तक कि एएलटी और एएसटी जैसे मानक लीवर एंजाइम भी पर्याप्त वसा संचय के बावजूद सामान्य सीमा के भीतर रह सकते हैं। अध्ययनों से पता चलता है कि व्यक्तियों के एक महत्वपूर्ण अनुपात में यकृत एंजाइम सामान्य हो सकते हैं, भले ही उनमें पर्याप्त यकृत वसा हो।

जब तक लक्षण उभरते हैं, तब तक थकान, पेट के दाहिने ऊपरी हिस्से में परेशानी, बिना कारण वजन कम होना, बीमारी अक्सर सूजन (स्टीटोहेपेटाइटिस) या यहां तक कि शुरुआती फाइब्रोसिस में बदल जाती है। लीवर वर्षों से, कभी-कभी दशकों से चुपचाप क्षति जमा कर रहा है।यही कारण है कि मैं रोगियों से कहता हूं: लक्षणों की अनुपस्थिति बीमारी की अनुपस्थिति नहीं है। फैटी लीवर का निदान देखकर नहीं, महसूस करके किया जाता है। जोखिम वाले व्यक्तियों में सक्रिय जांच के बिना, हम इस स्थिति को इसके प्राकृतिक इतिहास में बहुत देर से पकड़ रहे हैं।
फैटी लीवर रोग का खतरा सबसे अधिक किसे है, भले ही वे शराब न पीते हों?
डॉ. गगनदीप सिंह: स्पष्ट उम्मीदवार मोटापे, टाइप 2 मधुमेह, या मेटाबोलिक सिंड्रोम वाले व्यक्ति हैं। लेकिन यहाँ एक बात है जो कई रोगियों और यहाँ तक कि चिकित्सकों को भी अचंभित कर देती है: दुबले-पतले व्यक्तियों में निश्चित रूप से फैटी लीवर विकसित हो सकता है।शोध से लगातार पता चलता है कि फैटी लीवर उन व्यक्तियों में होता है जो मोटे नहीं हैं, खासकर एशियाई आबादी में। भारत में, अध्ययनों से पता चला है कि एनएएफएलडी रोगियों के एक बड़े हिस्से का बीएमआई 25 से कम है। महत्वपूर्ण कारक शरीर का कुल वजन नहीं है, यह वह जगह है जहां वसा जमा होती है। आंत की वसा, अंगों के आसपास की वसा, चमड़े के नीचे की वसा से कहीं अधिक मायने रखती है। सामान्य बीएमआई लेकिन बढ़ी हुई कमर की परिधि और इंसुलिन प्रतिरोध वाला व्यक्ति महत्वपूर्ण जोखिम में है।चयापचय कारकों से परे, इन उच्च जोखिम वाले समूहों पर विचार करें: पॉलीसिस्टिक ओवरी सिंड्रोम (पीसीओएस) वाले व्यक्ति, मधुमेह या फैटी लीवर के पारिवारिक इतिहास वाले लोग, स्लीप एपनिया वाले लोग, और गतिहीन व्यवसायों वाले लोग। आईटी क्षेत्र के कार्यबल विशेष उल्लेख के पात्र हैं, हैदराबाद के हालिया शोध में आईटी कर्मचारियों के बीच एमएएफएलडी का चिंताजनक प्रसार पाया गया है, जो लंबे समय तक बैठे रहने, अनियमित भोजन पैटर्न और उच्च तनाव के कारण होता है।उम्र भी मायने रखती है, उम्र के साथ जोखिम बढ़ता है, हालांकि अब हम बच्चों और युवा वयस्कों में फैटी लीवर देख रहे हैं, खासकर बचपन में मोटापे से ग्रस्त लोगों में। यदि आपको केंद्रीय मोटापा, इंसुलिन प्रतिरोध, या प्रीडायबिटीज है, तो आपके समग्र वजन की परवाह किए बिना आपकी जांच की जानी चाहिए।
किसकी स्क्रीनिंग होनी चाहिए?
डॉ. गगनदीप सिंह: टाइप 2 मधुमेह, मोटापा (विशेष रूप से केंद्रीय मोटापा), मेटाबॉलिक सिंड्रोम, पीसीओएस, या लगातार बढ़े हुए लिवर एंजाइम वाला कोई भी व्यक्ति। मैं मधुमेह या यकृत रोग के मजबूत पारिवारिक इतिहास वाले व्यक्तियों, स्लीप एपनिया वाले लोगों और चयापचय जोखिम कारकों के साथ-साथ अस्पष्ट थकान वाले किसी भी व्यक्ति के लिए स्क्रीनिंग की सिफारिश करूंगा। भारत में उच्च प्रसार को देखते हुए, एक भी चयापचय जोखिम कारक के साथ 40 वर्ष से अधिक उम्र के सभी वयस्कों की जांच करने का मामला बनाया जा सकता है।
कौन सी सामान्य आहार आदतें फैटी लीवर को चुपचाप खराब कर देती हैं?
डॉ. गगनदीप सिंह: कई आहार पैटर्न हेपेटिक वसा संचय को प्रेरित करते हैं, अक्सर रोगियों को कनेक्शन का एहसास नहीं होता है:चीनी-मीठे पेय पदार्थ और फलों के रस: ये शायद सबसे खराब अपराधी हैं। फ्रुक्टोज, चाहे टेबल शुगर से, उच्च फ्रुक्टोज कॉर्न सिरप से, या “प्राकृतिक” फलों के रस से, लगभग विशेष रूप से यकृत द्वारा चयापचय किया जाता है। परिष्कृत कार्बोहाइड्रेट: सफेद चावल, मैदा-आधारित उत्पाद, प्रसंस्कृत स्नैक्स, ये दिन भर में बार-बार इंसुलिन के स्तर को बढ़ाते हैं, जिससे वसा भंडारण को बढ़ावा मिलता है।अल्ट्रा-प्रोसेस्ड खाद्य पदार्थ: परिष्कृत कार्बोहाइड्रेट सामग्री के अलावा, इनमें इमल्सीफायर्स, संरक्षक और औद्योगिक बीज तेल होते हैं जो आंत बाधा कार्य को बाधित कर सकते हैं और सूजन को बढ़ावा दे सकते हैं।गतिहीन जीवनशैली: यह अधिक आंत वसा और कम मांसपेशियों के साथ शरीर की संरचना को खराब करती है, और इसके बाद समग्र चयापचय प्रोफ़ाइल को ख़राब कर देती है।अपर्याप्त प्रोटीन: पर्याप्त प्रोटीन के बिना (मैं प्रति भोजन 25-30 ग्राम की सलाह देता हूं), शरीर मांसपेशियों को बनाए नहीं रख सकता है। सरकोपेनिया, मांसपेशियों की हानि, वास्तव में ग्लूकोज और ट्राइग्लिसराइड्स को संभालने की शरीर की क्षमता को कम करके फैटी लीवर को खराब कर देती है।
क्या लिवर डिटॉक्स ड्रिंक और सप्लीमेंट वास्तव में सहायक या हानिकारक हैं?
डॉ. गगनदीप सिंह: मुझे स्पष्ट होने दें: लिवर डिटॉक्स उत्पाद, सबसे अच्छे रूप में, पैसे की बर्बादी हैं। सबसे ख़राब स्थिति में, वे लीवर को उसी क्षति का कारण बन सकते हैं जिसे रोकने का वे दावा करते हैं।लीवर को बाहरी “विषहरण” की आवश्यकता नहीं होती है। यह प्रतिदिन 24 घंटे लगातार विषाक्त पदार्थों, दवाओं और चयापचय अपशिष्ट को संसाधित करता है। यह अवधारणा कि विषाक्त पदार्थ यकृत में “जमा” हो जाते हैं और उन्हें बाहर निकालने के लिए विशेष रस या पूरक की आवश्यकता होती है, इसका जीव विज्ञान में कोई प्रमाण नहीं है।जॉन्स हॉपकिन्स हेपेटोलॉजिस्ट के अनुसार, लीवर की सफाई की प्रभावकारिता का समर्थन करने वाला कोई नैदानिक डेटा नहीं है। अधिक चिंता की बात यह है कि आहार संबंधी अनुपूरकों को दवा-प्रेरित यकृत क्षति के कारण के रूप में तेजी से पहचाना जा रहा है। एक्यूट लिवर फेल्योर स्टडी ग्रुप के शोध में पाया गया कि हर्बल-आहार अनुपूरक दवा-प्रेरित लिवर चोट के 16% गंभीर मामलों के लिए जिम्मेदार हैं, जिनमें अस्पताल में भर्ती होने की आवश्यकता होती है (डीओआई).विशिष्ट चिंताओं में केंद्रित पूरक रूप में हरी चाय का अर्क (उच्च खुराक पर हेपेटोटॉक्सिसिटी से जुड़ा हुआ), पिपेरिन युक्त हल्दी की खुराक (महत्वपूर्ण यकृत की चोट के मामले की रिपोर्ट मौजूद हैं) शामिल हैं – डीओआई), और अज्ञात सामग्रियों के साथ विभिन्न मालिकाना “लिवर शुद्ध” फॉर्मूलेशन।यदि आप अपने लीवर को सहारा देना चाहते हैं, तो पूरकों को छोड़ें और उस पर ध्यान केंद्रित करें जो वास्तव में काम करता है: आहार में संशोधन, व्यायाम, वजन प्रबंधन और शराब पर संयम। आपके लीवर को डिटॉक्स की आवश्यकता नहीं है, आपको इसे अतिरिक्त कैलोरी और प्रसंस्कृत खाद्य पदार्थों से रोकना होगा।
लीवर के स्वास्थ्य की रक्षा के लिए आप जीवनशैली में कौन से शीर्ष परिवर्तन सुझाते हैं?
डॉ. गगनदीप सिंह: मैं लिवर के स्वास्थ्य के बारे में समन्वित चयापचय पुनर्वास के माध्यम से देखता हूं – लक्षणों के बजाय मूल कारणों को संबोधित करना। यहां सबसे मजबूत सबूतों के साथ हस्तक्षेप दिए गए हैं:
- समय-प्रतिबंधित भोजन: बारह वर्षों तक रुक-रुक कर उपवास करने और सैकड़ों रोगियों के साथ इसे लागू करने के बाद, मैंने पाया है कि 14-16 घंटे का उपवास अकेले कैलोरी की गिनती की तुलना में इंसुलिन संवेदनशीलता में अधिक विश्वसनीय सुधार करता है। उपवास के दौरान, इंसुलिन का स्तर गिर जाता है, जिससे लीवर वसा भंडारण से वसा ऑक्सीकरण की ओर स्थानांतरित हो जाता है। कुंजी निरंतरता है – एक खाने की खिड़की चुनें जो आपकी जीवनशैली के अनुकूल हो और इसे बनाए रखें।
- शरीर का पुनः संयोजन, न कि केवल वजन कम करना: मैंने मरीजों को केवल “वजन कम करने” के लिए कहना बंद कर दिया है। लक्ष्य मांसपेशियों को संरक्षित या निर्माण करते हुए वसा कम करना है। त्वरित वजन घटाने के लिए मांसपेशियों की बलि चढ़ाने वाले क्रैश आहार वास्तव में दीर्घकालिक चयापचय स्वास्थ्य को खराब करते हैं। शरीर के वजन में 10-15% की कमी, जो पर्याप्त प्रोटीन सेवन के साथ धीरे-धीरे हासिल की जाती है, आक्रामक प्रतिबंध की तुलना में अधिक टिकाऊ सुधार पैदा करती है।
- प्रतिरोध प्रशिक्षण: इस पर समझौता नहीं किया जा सकता। पबमेड शोध के अनुसार, प्रतिरोध प्रशिक्षण मांसपेशियों और यकृत समारोह को अनुकूलित करके चयापचय सिंड्रोम और फैटी लीवर के जोखिम कारकों को कम करने में प्रभावी है (डीओआई). प्रमुख मांसपेशी समूहों पर ध्यान केंद्रित करते हुए, साप्ताहिक दो से तीन सत्र करने का लक्ष्य रखें।
- प्रोटीन प्राथमिकता: प्रत्येक भोजन में पर्याप्त प्रोटीन होना चाहिए – 25-30 ग्राम।
- चीनी-मीठे पेय पदार्थों को हटा दें: सोडा, पैकेज्ड जूस और मीठी चाय को पानी, ब्लैक कॉफी या बिना चीनी वाली चाय से बदलें।
- समन्वित देखभाल: एक चिकित्सक दवाओं को समायोजित करता है और प्रगति की निगरानी करता है, एक पोषण विशेषज्ञ सांस्कृतिक प्राथमिकताओं के भीतर भोजन योजनाओं को अनुकूलित करता है, और एक फिटनेस पेशेवर स्थायी व्यायाम आदतों का निर्माण करता है, देखभाल का यह त्रिकोण सफल होता है जहां पृथक आहार संबंधी सलाह विफल हो जाती है। मरीजों में प्रेरणा की कमी नहीं है; उनके पास सिस्टम की कमी है.
सबूत स्पष्ट है: फैटी लीवर आजीवन कारावास की सज़ा नहीं है। शीघ्र हस्तक्षेप और निरंतर जीवनशैली में संशोधन के साथ, कई रोगियों के लिए उलटफेर संभव है। लेकिन उलटफेर के लिए कार्रवाई की आवश्यकता होती है – और वह कार्रवाई लक्षण प्रकट होने से पहले शुरू होनी चाहिए।चिकित्सा विशेषज्ञों ने सलाह ली इस लेख में टीओआई हेल्थ के साथ साझा किए गए विशेषज्ञ इनपुट शामिल हैं: डॉ. गगनदीप सिंह, एमबीबीएस, संस्थापक – रीडायल क्लिनिकइनपुट का उपयोग यह समझाने के लिए किया गया कि भारत में चुपचाप बढ़ते संकट के बावजूद फैटी लीवर के बारे में पर्याप्त बात क्यों नहीं की जा रही है।